病理組織をみていると、造精機能の保たれた精巣実質や精細管をみる機会は意外に
少ない。精子形成の保持された精細管が真ん中にあります。

スポンサーリンク
荒廃した腎実質です。尿細管や集合管が萎縮し、荒廃しています。
微小嚢胞状、細管状のパターンを示すnephrogenic adenomaに類似しており、
hobnail状の細胞も見られます。

Nephrogenic adenoma の由来が腎尿細管細胞であり、膀胱内での生着・増殖病変であるということに妙に納得した例です。
上、HE
下、34βE12


前立腺生検で見かけた上皮の集塊。基底細胞が接線方向に切れた像でした。
前立腺全摘の割面肉眼像です。
ほとんどの症例では多発しており、割面を観察しても癌の結節は同定しがたいです。
珍しく、肉眼的に把握できる境界明瞭な黄色の癌巣を認めました。
左TZ領域に17mm大。
この例では黄色ですが、白っぽいことも多い印象です。

右下は組織標本のマッピングです。
顕微鏡で観察しながらプレパラートに直接マジックで印をつけ、スキャナで取り込んでます。
(マッピングにはマッキーが最強だと思ってますが、ほかに良いマジックありませんかね)

ゼブラ 油性ペン マッキー 極細 限定パック 黒 5本+1本増量 P-MO-120-MC-BK5-O
前立腺生検の組織像です。

とくに弱拡大でみると腺管の密度は低く管腔もやや屈曲しており良性腺管のような
印象を受けます。腺管を構成する細胞も2~3層ほどあるように見え、二相性
があるようにも見受けられます。
実際には下のように34βE12免疫染色で二相性の消失が確認できます。

この症例では複数のコアに典型的な腺癌を含み、癌の診断には問題ありませんでした。
このように小型・円形・独立した腺管が密に集簇するという典型的なGleason pattern 3
ではなく、数層の核を有したやや鋸歯状の内腔をもつ前立腺癌もあります。
前立腺生検で見つかった腺癌です。形態的には通常の腺癌で
Gleaon score 3+3という感じ。
左はHE染色、右は34βE12の免疫染色です。
34βE12は基底細胞マーカーであり腺癌では二相性消失により陰性になるはず。
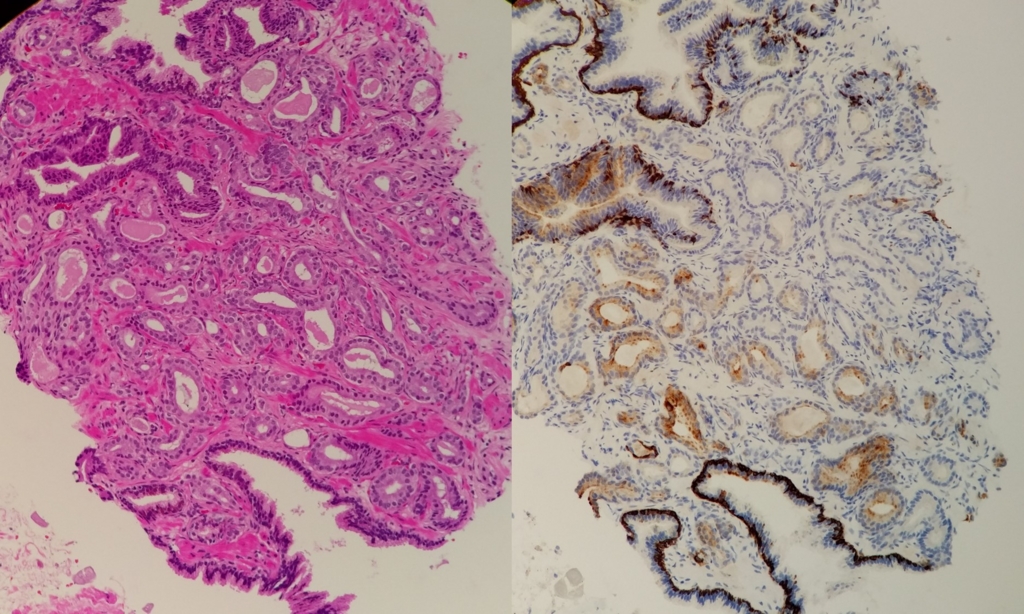
この症例では弱~中程度の陽性像が明らかな癌腺管に陽性を示します。
周囲の非腫瘍部分ではくっきりと基底細胞に陽性を示し、よく見ると染色態度
が異なります。
False Positive Labeling といわれるもので、0.3% (2008 Ali)との報告があります。
個人的にはここ1ヶ月で3例ほどあったのでそれほどまれではないように思うのですが。
underdiagnosisに気を付けましょうということです。
病理画像をスマホで撮影していると使用している顕微鏡によって
少し癖があるようです。
場合によっては顕微鏡そのものというよりも室内の環境が影響します。
例えば

この写真のように右上のほうに青白い光が写りこんでいます。
これぐらいならどうってことありませんがこれは何でしょうか。

さらにはっきり写りこんでいます、ここまでくるとちょっと
うるさい感じ。
これは天井の蛍光灯ですね。
顕微鏡の接眼レンズとカメラの間にすき間があるためにこういう
ことが起きます。
そこで少し接眼レンズに沿える左手の位置をかえてみました。

左手全体でライトの光を遮るようにして撮影すると
写りこみはなくなりました。これも慣れですね。
市販のアダプターなんかを使えばさして問題にならない
ことかもしれません。
ところで、コンパクトデジカメでも撮影してみました。
スマホに比べるとズームの部分が伸びていて固定しづらい、、、
手ぶれがおこる、撮ってからデーターを移動するのが面倒、、、
どちらかというとデメリットが多いような感じでした。
(ただ、これも「慣れ」だとは思います)
なお、ネットで検索したところ
デジカメでの顕微鏡撮影用にもいろいろとアダプタが市販されて
います。接眼レンズに固定するものや三眼鏡筒に接続するものなど。
個人的に、手軽さを重視して今のところはスマホが一番かなー。
スポンサーリンク